今年春天,65岁的李伯伯(化名)来到郴州市第一人民医院影像专家门诊进行肺癌治疗后的随访复查。
他精神很好,呈现出典型劳动人民的特征:手掌老茧、皮肤黝黑,手上夹着一根大半辈子也终究没能戒掉的烟。
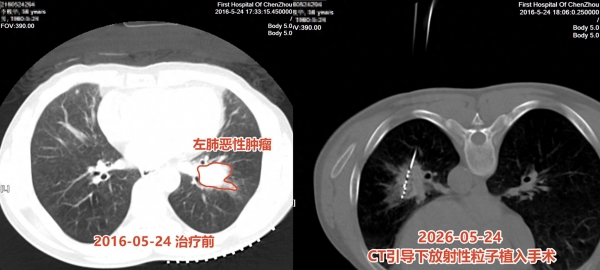
很难想象,就是眼前这位乐观开朗、笑眯眯的抽着烟的伯伯,十年前曾走到了悬崖边缘--那是2016年,李伯伯因为咳嗽到医院就诊做了CT,那份报告上写着:左肺下叶恶性肿瘤并对侧肺叶内转移;随后住院完善检查及病理,最终诊断为:左肺下叶肺鳞癌 T2N0M1 IV期。
当IV期出现在报告上
按照国际权威的AJCC分期标准,M1意味着肿瘤细胞已离开原发部位,发生了远处转移,代表肿瘤已经进入晚期阶段,很难通过一般的治疗
而在十年前的治疗条件下,肺鳞癌不像肺腺癌那样容易找到靶向突变位点,缺乏精准靶向药物可用,也不像如今免疫治疗。大量临床数据显示,这类IV期非小细胞肺癌的中位生存期,往往以"月"计算。
但李伯伯的治疗团队没有拘泥于晚期肺癌的姑息治疗,而是根据李伯伯的经济条件、治疗意愿,召集多学科团队反复讨论之后,制定了一套组合方案:CT引导下放射性粒子植入术,联合GP方案(吉西他滨+铂类)化疗。
一颗"种子",是如何工作的?
很多人对肿瘤治疗的手段了解无外以下三种:手术、化疗,和传统放疗--隔着皮肤、肌肉、骨骼,用射线从外部照射肿瘤。
这种体外放疗的局限在于:射线沿途会经过大量正常组织,为保护周围结构,往往不得不控制总剂量,导致局部肿瘤未必能被彻底消灭;并且受限于医院放疗科的工作时间,照射时间和周期有限。
而放射性粒子植入术的思路截然不同--把放射源直接送进肿瘤内部。
医生在CT影像的实时引导下,将比芝麻还小的碘-125粒子,经细针精准植入肿瘤深处。这些粒子一旦就位,便会在数月内持续释放低剂量放射线,24小时不间断地破坏癌细胞的DNA复制能力。
它有三个关键特点:
①剂量高度集中:肿瘤内部实际受照剂量远超常规体外放疗的极限,且24小时不间断照射,杀伤力更强。
②衰减迅速:射线穿透距离极短,紧邻肿瘤的正常组织所受影响极低。
③按时退场:粒子的半衰期是设计为经过验证的固定临床有效作用期,它会在3个月的时间窗口内持续发挥作用,随后逐渐安静下来,不再对身体产生额外负担。
这不是大范围轰炸,而是一场持续数月的精准围歼。
粒子植入手术:在呼吸之间完成的精密布置
2016年5月24日,李伯伯静静躺在CT介入手术台上。
没有大切口,也没有全身麻醉。局部麻醉起效后,数根极细的穿刺针在CT实时影像的导航下,按照事先的TPS放疗规划的进针方案,缓缓穿过胸壁,绕过血管,抵达肿瘤中心。CT机每前进一步就确认一次针尖位置--每一毫米的推进,都在影像上留有印证。
当针尖稳稳停在预定坐标,放射性粒子依次释放,按照术前剂量计划,均匀分布在病灶之中,并经过TPS系统计算验证粒子照射范围符合术前的整体计划,成功形成了一张覆盖全部肿瘤区域的射线包围网。
整个手术完成,贴上小小的创口贴,李伯伯坐起了身。身体深处、肿瘤内部,那些肉眼几乎看不见的粒子,已经开始了它们漫长而安静的工作。










